整形外科一般
腰痛・肩こり・首の痛み・膝の痛み・腱鞘炎・巻き爪といった日常的に起こる身体の痛みやしびれをはじめ、骨折・脱臼・捻挫・肉離れ・打撲・切創などの診断と治療を行っています。また、骨粗鬆症の早期発見から骨折予防のための薬物療法および運動療法、介護保険診断書作成など、総合的な診療を行っております。
怪我
骨折・捻挫・脱臼・打ち身・切り傷・肉離れ
首の痛み
頚椎椎間板ヘルニア・頚椎症(頚椎症性神経根症)・頚髄症(頚椎症性脊髄症)・ねちがえ
肩の痛み
肩こり・五十肩・胸郭出口症候群
肘の痛み
テニス肘・野球肘
膝の痛み
外傷(靱帯損傷・半月板損傷)・スポーツ障害(ジャンパー膝(膝蓋骨付着部炎・腸脛靱帯炎・鵞足炎)・変性疾患
しびれ
頚椎、腰椎椎間板ヘルニア・腰部脊柱管狭窄症・腰椎変性すべり症・末梢神経の圧迫・肘部管症候群
スポーツ整形外科
スポーツ外傷
スポーツ外傷とは、スポーツによる突発性の怪我をいいます。突発性のものですので、発生の予防は困難です。一般の外傷とは異なり、最終的には競技への復帰を考えて治療し復帰をめざします。
主な例:
打撲 / 骨折 / 脱臼 / 捻挫 / 切り傷 / すり傷 / 靭帯損傷 / 腱断裂 / 肉ばなれ など
スポーツ障害
スポーツ障害とは、運動を繰り返すことで積み重なったものが痛みとなることです。 繰り返しの動作や過剰な練習などで、徐々に悪化していきます。
主な例:
野球肘 / テニス肘 / 半月板損傷 / 疲労骨折 など
神経ブロック療法
神経ブロックにはたくさんの種類がありますが、神経またはその側に注射をして、神経の働きを一時的、あるいは永久的に休ませて病気を治す治療法です。
当院では、局所麻酔薬を使用し、一時的に神経を休ませることで、自己治癒力を高める神経ブロック療法を中心に診療をしています。副作用を伴うステロイド剤は、なるべく使用しないようにしています。
「痛み」が発生すると、自律神経のひとつ「交感神経」が緊張して毛細血管が収縮し血行が悪くなります。血行を良くしないと痛み物質が滞り、炎症は治りにくく、痛みはどんどん強くなってしまいます。そして、自律神経失調症を招いてしまう原因ともなります。
神経ブロック療法には、血行を良くする働きがありますので、この痛みの悪循環を断ち切ることができ、治癒を促進します。
リハビリテーション
リハビリスペースでは、あらゆる運動器の疾患に対処できる医療機器を取り揃えています。
一人一人に個別のプログラムを組み、手技によるマッサージや運動療法も取り入れリハビリを行います。
リハビリ機器の紹介
ウォーターベッド
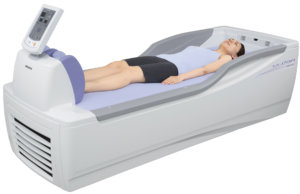 全身を水圧刺激でマッサージする治療器です。
全身を水圧刺激でマッサージする治療器です。
左右対称に配したノズルから噴射される水の圧力を利用して全身マッサージをします。水本来の流体特性を応用し、ウォーターベッドならではの浮遊感に抱かれながら手技治療(マッサージや按摩、指圧)のような力強い・心地よい刺激が得られ、肩凝り、腰痛、ストレスによる不眠・頭痛・冷え症などにも効果があります。
頚椎牽引機
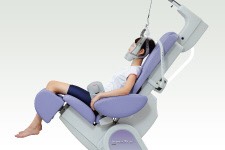 首の牽引(伸張作用)と休止(弛緩作用)を繰り返すことで、狭くなった背骨の隙間を広げ、椎間板の圧力を減少させて神経の圧迫を取り除き筋肉や筋膜由来の痛みやシビレを緩和させます。牽引のストレッチ効果により筋肉、筋膜、靭帯の緊張が取り除かれ痛みを軽減します。
首の牽引(伸張作用)と休止(弛緩作用)を繰り返すことで、狭くなった背骨の隙間を広げ、椎間板の圧力を減少させて神経の圧迫を取り除き筋肉や筋膜由来の痛みやシビレを緩和させます。牽引のストレッチ効果により筋肉、筋膜、靭帯の緊張が取り除かれ痛みを軽減します。
むち打ち症などの頚椎捻挫、頚部脊椎症、頸肩腕症候群など頚部痛肩こり、腕の痛みやしびれなどの治療に効果的です。
腰椎牽引機
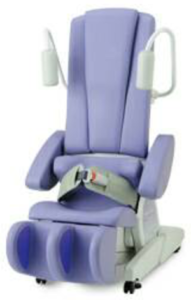 当院の腰椎牽引器は座ったままの姿勢で行うことが出来ますのでお年寄りの方でも楽に牽引治療を行う事ができます。
当院の腰椎牽引器は座ったままの姿勢で行うことが出来ますのでお年寄りの方でも楽に牽引治療を行う事ができます。
椎間板の除圧とともに筋やじん帯にマッサージ効果が生じ、神経への圧迫・刺激を軽減し、手足や胸腰の痛み、しびれ感の緩和、血流改善に効果があり、慢性的な腰痛、腰部脊髄症、腰椎間板ヘルニア等が適応となります。
干渉波治療器
 神経の働きを調整し、体の不調を和らげるのがこの干渉波療法(低周波)です。
神経の働きを調整し、体の不調を和らげるのがこの干渉波療法(低周波)です。
様々な疼痛性疾患・首や腰からくる手脚のしびれ・膝に水がたまった(関節水腫)・肩こり・疲労回復・血行促進・神経痛・筋肉痛の緩和・筋肉のコリをほぐす・末梢神経麻痺症状の緩和、マッサージ効果等があります。
SSP療法(電気治療)
 SSP療法とは、「刺さない治療」という発想から開発された治療法です。
SSP療法とは、「刺さない治療」という発想から開発された治療法です。
銀メッキを施した逆三角形で円錐状のSSP電極がツボを有効に圧迫できるように工夫されており、それをツボに置き、低周波通電を行うツボ表面刺激法のことを言います。ぎっくり腰・肩こり・頭痛・五十肩・むち打ち・寝違い・腱鞘炎・捻挫・筋肉痛などに効果があります。
超音波治療器
 超音波治療器は、低出力超音波をパルス状に患部に照射し、1秒間に100万回(1MHz)/300万回(3MHz)の高速度ミクロマッサージで患部の浅部から深部まで直接刺激を与え筋・腱・靱帯など損傷を受けた軟部組織を効果的に治療してゆきます。
超音波治療器は、低出力超音波をパルス状に患部に照射し、1秒間に100万回(1MHz)/300万回(3MHz)の高速度ミクロマッサージで患部の浅部から深部まで直接刺激を与え筋・腱・靱帯など損傷を受けた軟部組織を効果的に治療してゆきます。
手技によるマッサージの数倍の圧力を、深部に直接与えることができ、肉離れ、靱帯損傷、捻挫、打撲、腱鞘炎 関節周囲炎(ばね指、テニス肘)寝違え等の治療に非常に効果的です。また骨折後早期に使用することにより骨折の治癒(骨癒合)が30~40%早まるという報告があります。
可能であれば連日、少なくとも週に2回以上は使用して頂きます。骨折の場合は1~2週間に一度レントゲン撮影を行い、骨癒合確認後に終了となります。
腰痛
腰椎椎間板ヘルニア・腰部脊柱管狭窄症・ギックリ腰
日本には腰痛でお悩みの方が2000万人以上いると推定されています。
また、腰痛の障害罹患率は85%と報告され、多くの方が様々な形で腰痛の治療を受けています。腰痛で診察する際は まずは腰痛の原因に内臓疾患や血行障害などの重大な疾患が潜んでいないかどうかを判断します。
その後、臨床所見及びX線撮影などの画像検査を照らし合わせ、脊椎に対し器質的疾患の有無を評価します。椎間板性腰痛、腰背筋筋膜炎、椎間関節由来腰痛など、腰痛の原因を診断し、それに基づき治療を進めます。
急性腰痛(ぎっくり腰)とは?
物を持ち上げたり、腰をひねった際に、腰部に負担がかかり、突然腰痛が生じ、動けなくなる急性の腰痛がぎっくり腰です。発症から約4週間未満位を急性といいます。それに対し慢性腰痛は少なくても3ヶ月以上持続する腰痛のことをいいます。ぎっくり腰は痛みが強い場合が多く早めの治療、安静が大事です。
腰痛の原因は?
- 運動不足、加齢による筋力の低下
- ケガ、仕事等で長期間の負担による背骨の変形
- 背骨のクッションの役割を持つ椎間板の機能低下
- 加齢による骨密度の低下
- その他(肥満や妊娠、仕事や人間関係等からくる心理的ストレス、食生活や睡眠などの生活習慣的要因、尿路結石、内臓疾患等) があります。
日常生活や仕事に差し障りが出るような腰痛が出現したら 悪化する前に受診しましょう。 特に、安静にしていても痛みが治まらない腰痛、腰から足にかけてしびれや痛みを伴う、発熱がある、尿が出にくい場合は急変する場合もあり、すぐの受診が必要です。
頻度の高い対象疾患
変形性脊椎症、腰椎椎間板症、腰椎椎間板ヘルニア、腰部脊柱管狭窄症、腰椎圧迫骨折、腰椎変性すべり症、腰椎分離症など
腰部脊柱管狭窄症の症状
もっとも特徴的な症状は、長距離を続けて歩けなくなり、歩行と休息を繰り返す間歇性跛行(かんけつせいはこう)です。腰痛は強くない事もあります。安静にしている時にはほとんど症状はありませんが、背筋を伸ばす動作で、ふとももや膝から下にしびれや痛みが出て歩きづらくなります。すこし前かがみになったり、座るとしびれや痛みは軽減されます。
腰椎椎間板ヘルニア
腰、臀部が痛み、下肢にしびれや痛みが放散したり、足に力が入りずらくなります。背骨が横に曲がる(疼痛性側弯)、重いものを持つと痛みが強くなることがあります。
腰椎圧迫骨折
尻もち、転倒により強い外力が生じ外傷性椎体骨折(圧迫骨折)になります。胸腰移行部に生じた場合、重症では両下肢麻痺を生じたり、他の骨軟部損傷を伴うこともあります。骨粗鬆症による事が多い。若い方でも転倒や事故によりおきる場合もあります。
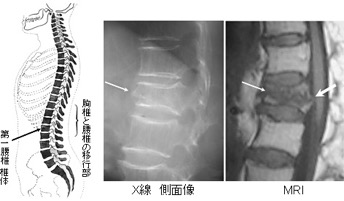
腰痛の治療法
腰痛にはいろいろな原因がありその原因ごとに治療法があります。 今回は整形外科領域の腰痛(腰を中心とした骨や神経、関節、椎間板、筋肉に原因がある腰痛)についての説明になります。
薬物療法
多くの腰痛に対して薬物療法が効果的です。 多く処方されている薬は、痛みを和らげ、炎症を落ち着かせる消炎鎮痛剤と、筋肉のこりやはりを抑える筋弛緩剤の二つです。その他にビタミンB12、ビスホスホネート剤やビタミンD3等が挙げられます。
装具療法
装具療法は原因にかかわらず効果を期待できる治療法です。急性期の治療には簡易型 のコルセットを装着します。これは体幹を固定することで運動を制限し、また、腹圧の増加により腰への負担を減らすことを目的としています。
リハビリテーション
急性期の痛みが強い、腫れが強い期間は行えません。主に慢性期の腰痛に対して用いられます。ウォーターベット、ホットパック、各種電気療法は血流を促し治癒を促進させる作用と、筋肉の痙縮を和らげる作用があります。牽引療法は筋肉のマッサージ、ストレッチ効果や椎間板内圧の減少、椎間孔(神経の枝が出てくる場所)を広げる作用があります。
ブロック療法
神経ブロックにはたくさんの種類がありますが、神経またはその側に注射をして、神経の働きを一時的、あるいは永久的に休ませて病気を治す治療法です。当院では、局所麻酔薬を使用し、一時的に神経を休ませることで、自己治癒力を高める神経ブロック療法も可能です。「痛み」が発生すると、自律神経のひとつ「交感神経」が緊張して毛細血管が収縮し血行が悪くなります。血行を良くしないと痛み物質が滞り、炎症は治りにくく、痛みはどんどん強くなってしまいます。そして、自律神経失調症を招いてしまう原因ともなります。神経ブロック療法には、血行を良くする働きがありますので、この痛みの悪循環を断ち切ることができ、治癒を促進します。
手術療法
診断、治療の結果 MRI等の検査、手術をおすすめする場合もございます。その際は検査結果の詳細と紹介状をご用意し連携医療機関をご紹介いたします。
リウマチ・痛風
関節リウマチとは
関節リウマチはアレルギーの一種です。何らかの原因で免疫の異常が起こり、敵ではないはずの自分の関節(骨や軟骨)が攻撃され、破壊されることにより関節に炎症が起こり、痛み、腫れ、変形を引き起こします。初期症状としては、手首・手指の腫れや痛み、足首・足趾の腫れや痛みです。両方に起きることもあれば、片方だけのこともあります。朝の手のこわばり感や違和感がでることもあります。
また微熱や全身倦怠感を伴う場合もあります。手首・手指の腫れや痛み、足首・足趾の腫れや痛みか続く時には受診してください。
骨粗しょう症
骨粗鬆症の診断・治療
生理的に女性は男性より骨密度は低下しやすくなっています。圧迫骨折などをおこす前に、骨の健康状態を確認し、数字が低下した時点で治療を開始すると、将来的な骨症状による生活レベルの低下を未然に予防できます。手のレントゲンを一枚とることで、骨粗鬆症の診断ができます。
骨の強度が低下して、骨折するリスクが大きくなる病気を骨粗鬆症(こつそしょうしょう)といいます。
骨粗しょう症になると、骨の中がスカスカになってもろくなり、ちょっとしたことで骨折しやすくなります。現在、日本では1,000万人もの人が骨粗しょう症になっていると考えられています。
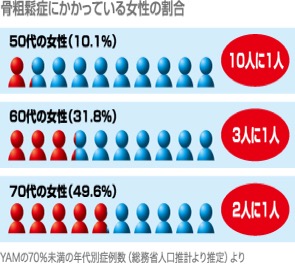
いずれは腰痛や骨折を起こすと思われる予備軍を含めれば2,000万人とも言われています。性別では、女性が圧倒的に多く、閉経後の50歳頃から急速に増え始め男性の3倍です。
女性と高齢者に多くみられます。女性の50代では10人に1人、60代では3人に1人、70代では2人に1人が骨粗しょう症といわれています。尻餅をついただけでも太ももの骨を骨折したり、ちょっとした重さの物をもっただけで背骨を骨折します。
このような骨折から背中や腰が曲がったり、慢性的な痛みが続き日常生活に支障が出たり、転倒し骨折した場合は手術等歩けるようになるまでに時間がかかり、寝たきりの原因のひとつと言われ骨粗鬆症の予防と治療は重要です。
高齢者の寝たきり、要介護になった原因
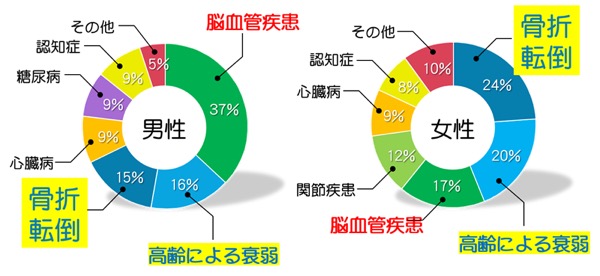
※寝たきり・要介護になった原因 (東京都平成17年度)山内広世ほか:Pharma Medica 26(6) 37-42, 2008
骨粗鬆症の原因と危険因子
閉経(女性)
女性ホルモンであるエストロゲンは、骨にカルシウムを蓄える骨形成を促し、骨からカルシウムが溶け出す骨吸収を抑えます。閉経により、分泌量が減少し骨粗しょう症が急激に進行します。
極端なダイエット
無理な食事制限によるダイエットはカルシウムやビタミンDといった骨を作るための栄養素が不足します。また、骨を作る細胞を活性化するエストロゲンも減少します。特に思春期ころの骨の形成に重要な時期には要注意です。
加齢
男性も女性も20代に骨密度のピークが来ます。40歳頃までは一定の骨量を維持できますが、その後は加齢とともに徐々に減り始めます。特に閉経後の女性の骨量の低下は顕著です。
喫煙・飲酒
喫煙は胃腸でのカルシウムの吸収を阻害し、女性ホルモン(エストロゲン)の分泌も抑えるため、骨量不足を招きます。アルコールを過剰に摂取すると胃腸でカルシウムが吸収されにくくなり、アルコールの利尿作用により、尿と一緒にカルシウムが体外に排泄されてしまいます。
体型
もともと小柄な人は、骨が小さいためカルシウムの蓄積量も少ない傾向があります。さらに、やせていて筋肉の少ない人は、骨を支える力が弱いために、骨が弱くなってしまいます。
病気や薬剤の影響
- 関節リウマチ
関節が炎症を起こし、軟骨や骨が破壊されて関節の機能がそこなわれる病気。関節リウマチと、治療に使われることがあるステロイドの影響により、骨粗しょう症および骨折のリスクが高まります。 - 糖尿病
糖尿病になると、骨の新陳代謝のバランスが崩れ、さらにコラーゲンの劣化により骨質も悪くなって、骨粗しょう症による骨折を招きます。 - 副甲状腺機能亢進症
副甲状腺ホルモンが過剰に分泌されると、カルシウムを蓄えて骨をつくる働きよりも、骨からカルシウムが溶け出す働きの方が活発になり骨密度が低下します。 - 慢性腎臓病(CKD)
腎臓の機能が低下し続ける病気で、骨質が劣化し骨密度が比較的高くても骨がもろくなります。 - ステロイドの長期服用(塗り薬は除く)
さまざまな病気の治療に使われるステロイドですが、長期間の服用で骨形成を促すホルモンの分泌が減少するなどして骨がもろくなり、骨折につながる場合が多いことが知られています。
骨粗鬆症の治療方法
食事
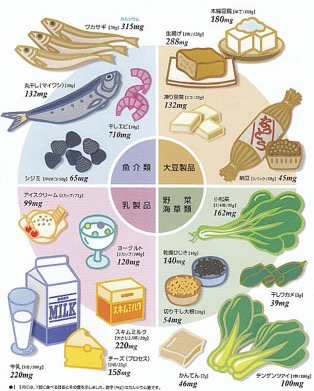
骨の健康にかかわる栄養素はカルシウム、ビタミンD、タンパク質等いくつもあります。なかでも骨の材料となるカルシウムは欠かせません。日本人はカルシウムが不足と言われており、吸収率の高い乳製品をはじめ、毎日最低600mgのカルシウムをとるよう心がけましょう。カルシウムとビタミンDを同時に摂ると、腸管でのカルシウム吸収率がよくなります。また、タンパク質の摂取量が少ないと骨密度の低下を助長するので、食事量が少なくなりがちな高齢者の方は注意が必要です。毎日バランスのよい食事を心がけることが骨粗しょう症予防の基本です。
運動
運動することで骨に適度な負荷(圧力)がかかると、骨をつくる細胞が活性化して、カルシウムが骨に沈着しやすくなります。運動不足の状態が続くと、骨からカルシウムが溶け出しやすくなり、骨は弱くなってしまいます。日常生活の中で階段の上り下りや散歩などを取り入れたり、ウォーキング、ジョギング等も有効です運動は筋力やバランス力も鍛えて転倒や骨折を防ぐので、骨粗しょう症対策には適度な運動習慣が不可欠です。
薬物療法
骨密度や骨質を増やすことで骨折を防止する薬物を使用いたします。ビタミンD3製剤、ビタミンK2製剤、カルシウム製剤などを患者様に合った方法で治療を進めていきます。
- 活性型ビタミンD3
腸管からのカルシウムの吸収を促進し、体内のカルシウム量を増やす薬 - 活性型ビタミンD3、ビタミンK2
骨の形成を促進する薬 - SERM(塩酸ラロキシフェン)
骨の破壊を抑制する薬 - カルシトニン製剤(注射薬)
骨吸収を抑制する注射薬ですが、鎮痛作用も認められています。骨粗鬆症に伴う背中や腰の痛みに対しても用いられます。
骨密度の測定
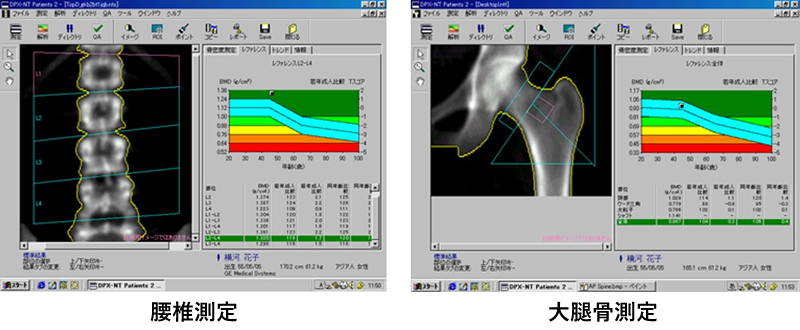
検査方法と時間
骨密度の測定には、非常に低エネルギーのX線を使います。こちらでは5~6分程度で測定は終わります。痛みなどはありません。
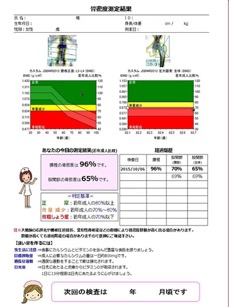
骨密度の結果
測定した結果はすぐに出ますので当日お渡しいたします。結果については医師から説明いたします。
当クリニックの骨粗鬆症治療を自信をもって
お勧めするのは。。。
- 最も信頼性の高い、「腰椎・大腿部骨密度検査(DEXA)」による測定。
- 検査結果からの患者様に合わせたタイプ別、オーダーメイドの治療の提供。
- 骨粗鬆症の治療の実績を持つ専門医による、運動機能改善を含めた治療
不安な事はご相談下さい。患者様のお身体や生活習慣に合ったご提案を致します。
側弯症について
側弯症とはどんな病気なのか?
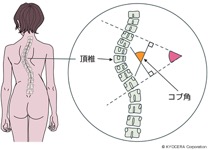
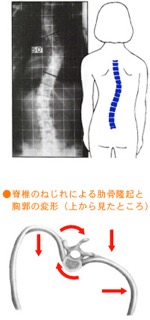
背骨が変形する病気です。通常背骨は前から見るとまっすぐです。横から見ると緩やかなS字をしていて、バランスをとり体を支えています。その形が崩れることを脊柱変形(せきちゅうへんけい)といいます。そのうちねじれを伴って横に曲がってしまうものを側弯症といいます。背骨が正常にまっすぐだと、背骨の上下をどこで測っても角度は0度ですが、曲がるとその上下で傾きが出ます。その傾きの角度を「コブ角」といいます。この角度を測って、10度以上で定義上では側弯症となります。軽度であれば症状はありません。高度になると、呼吸機能や歩行、成長に影響が出たりします。身長がのびる二次性徴に伴いねじれが起きるとも言われ、成長の終了とともに変形も止まりますが、コブ角が45度から50度まで曲がっていると、成長が止まっても徐々に変形が進むため、成長期の早期発見と進行を抑えることが重要です。
健診時の体位
4つのチェックポイント
- 肩の高さの左右差
- 凸側の肩甲骨の突出
- ウェストラインのくびれが非対称
- 凸側の肋骨隆起または腰部隆起
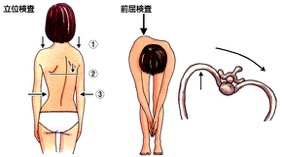
※日本側弯症学会編集、側弯のしおり『知っておきたい脊柱側弯症』より引用
側湾症の種類
原因がはっきりしない側弯症を特発性側弯症と言います。他に生まれつき背骨が曲がっている「先天性」、遺伝でにより神経や筋肉の病気や骨と骨をつなぐ組織の異常、脳性麻痺など病気の合併症として起こる「症候性側弯症」があります。側弯症の中で特発性は8割を占めるといわれ発症の時期は3歳未満の乳児期、10歳未満の学童期10歳以降の思春期に分けられ、思春期の女子に多く発症します。(思春期のお子様の100人中2~3人位)
治療について
軽度な側彎の場合、定期的な検査で経過観察を行います。リハビリなどで改善できないものかと相談を受ける事がありますが、筋肉の緊張を緩めたり背骨の柔軟性を改善することで腰痛などを楽にする事はできますが、残念ながら側彎自体を治療することは難しいと言われています。中程度の側弯の場合や、進行の可能性が高い側弯症の患者様には、装具療法を選択します。一般的には成長が完全に止まるまで継続して装具を装着します。重度の側彎の場合は手術療法が検討されますので地域医療連携を行っている専門病院へ紹介状をお出し致します。(地域連携、紹介状の詳細下記参照)
成人の側弯症
大人になってから側弯症と診断される事もあります。成人の場合には、側弯症の悪化を防ぐために体重の増加に注意しましょう。脊柱(背骨)は全身を支える役割をしているため、極度な肥満で体重が増加すると脊柱に大きな負担がかかり曲がりやすい状態になってしまいます。脊柱を支えるための腹筋や背筋といった体幹筋の低下も脊柱の負担になります。体幹を鍛える筋力トレーニングを行うことも側弯症の進行抑制には有効です。
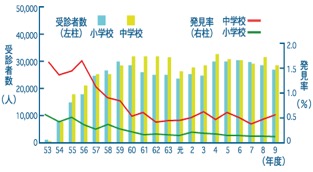
※小・中学校の年度別受診者数と15度以上の側わん症の発見率の推移(昭和53年度~平成9年度、東京都予防医学協会)









